GINECOLOGÍA INFANTO JUVENIL Y DE LA ADOLESCENCIA
La Ginecología Infantil y de la Adolescencia es una especialidad relativamente nueva que se ocupa del diagnóstico, tratamiento y prevención de las enfermedades ginecológicas de la niña y cuyo objetivo fundamental es preservar su futuro reproductivo.
¿De qué se ocupa esta especialidad?
Cualquiera sea el motivo de consulta, el especialista se preocupa de la salud integral de la niña y su entorno, entregando normas de conducta destinadas a prevenir enfermedades ginecológicas.
En la adolescencia se consideran, además, conceptos de crecimiento y desarrollo físico y psíquico, lo que da como resultado una mayor comprensión de los procesos de cambio.
Cuando la niña maneja estos conceptos logra:
- Disminuir su ansiedad y miedo a crecer.
- Comprende que los cambios puberales de su cuerpo y su mente son un creciente logro.
- Enfrentar con actitud positiva y responsable su primera menstruación (menarquia), conociendo el significado profundo de ello como un primer paso a su maternidad futura y velar por su futuro reproductivo.
- Mejorar la relación madre e hija.
De todo esto, se desprende la importancia de efectuar una evaluación puberal al inicio de la adolescencia.
¿Por qué una especialidad en mujeres en el área infanto juvenil?
Hace todavía unos años, la patología ginecológica conocida en la infancia, se centraba en malformaciones congénitas muchas ligadas al campo urológico, trastornos metabólicos, funcionales u hormonales no del todo bien comprendidos, que causaban alteraciones en el desarrollo sexual, ya sea adelantándolo o retrasándolo o bien manifestado por alteraciones en el ritmo menstrual, que muchas veces las adolescentes y los padres de familia no le daban mucha importancia. Lo que ocurre en la juventud marca toda la vida posterior. La principal misión del ginecólogo Infanto Juvenil y de la adolescencia (concepto cada vez más en boga en algunos países como Alemania Rusia etc.) es la detección precoz de anomalías diencefalo-hipofisarias, ováricas, psíquicas y genitales, así como otras anomalías corporales de naturaleza anatómica o disfuncional. La especialización en esta franja de edad debe ofrecer posibilidades de prevención y diagnóstico precoz. La ginecología pediátrica y de la adolescencia se dedicará especialmente a la profilaxis de los órganos reproductores para evitar una esterilidad ulterior y los posibles síntomas y enfermedades ginecológicas consecuentes. Por otra parte, la prevención de un embarazo prematuro, el tratamiento de anomalías del desarrollo en el aspecto psíquico, de las alteraciones del crecimiento, de las anomalías orgánicas y el interés en cuestiones de higiene íntima, son los objetivos primordiales de la especialidad. La realización de la anamnesis, la exploración y el tratamiento de niñas y adolescentes precisa conocimientos especiales, una alta capacidad de comprensión y una sólida experiencia. Lo mismo es válido en gran medida en intervenciones quirúrgicas, pues la joven no es ninguna adulta pequeña. El traumatismo psíquico debe evitarse a toda costa y ganarse la confianza de la paciente joven no es sencillo. De ahí la conveniencia de especializarse como ginecólogos pediátricos y de la adolescencia.
PATOLOGÍAS GINECOLÓGICAS EN LA ADOLESCENCIA
Teniendo en cuenta los criterios anteriores, las claves de la investigación en la ginecología de la adolescencia, dejando de lado las patologías más raras, relacionadas todas ellas con alteraciones groseras del desarrollo físico o psíquico, serían las siguientes:
- Fisiología del desarrollo.
- Higiene sexual, comportamiento sexual, contracepción.
- Menstruación, duración, intensidad, intervalo.
- Procesos inflamatorios genitales.
Exploración ginecológica:
- Atresia himenal.
- Tabique himenal (descartar tabique vaginal).
- Aplasia del himen.
- Pólipos himenales (normalmente descubiertos por los padres).
- Trastornos funcionales y del desarrollo:
- Pubertad precoz, pubertad retardada.
- Amenorrea primaria (ausencia de menarquía a los 15 años).
- Disgenesia gonadal (síndrome de Turner).
- Hipogonadismo.
- Síndrome de ovario poliquístico (Stein-Loventhal).
- Hirsutismo.
- Obesidad.
- Hipertrofia bilateral de los ovarios.
Trastornos del ciclo y de la menstruación:
- Preparase para la menstruación: es un acontecimiento y concentra el interés de las niñas enormemente a medida que se acerca.
- Ciclos largos, ciclos cortos, amenorrea funcional.
- Oligomenorrea, hipermenorrea.
- Dismenorrea, mastodinia, síndrome premenstrual.
- Con frecuencia la ausencia de menarquia – amenorrea primaria – constituye un síntoma de una enfermedad de base más profunda.
- Valorar los trastornos hemorrágicos en la adolescencia. En la infancia los trastornos hemorrágicos siempre son patológicos.
¿Cuáles son las consultas más frecuentes?
Las consultas más frecuentes a un ginecólogo infantil pueden ser por:
- Infecciones vaginales.
- Sangramientos.
- Traumatismos.
- Quistes.
- Tumores.
- Problemas de desarrollo, como Telarquia (desarrollo de las mamas) o Pubarquia (desarrollo de vello pubiano) precoz.
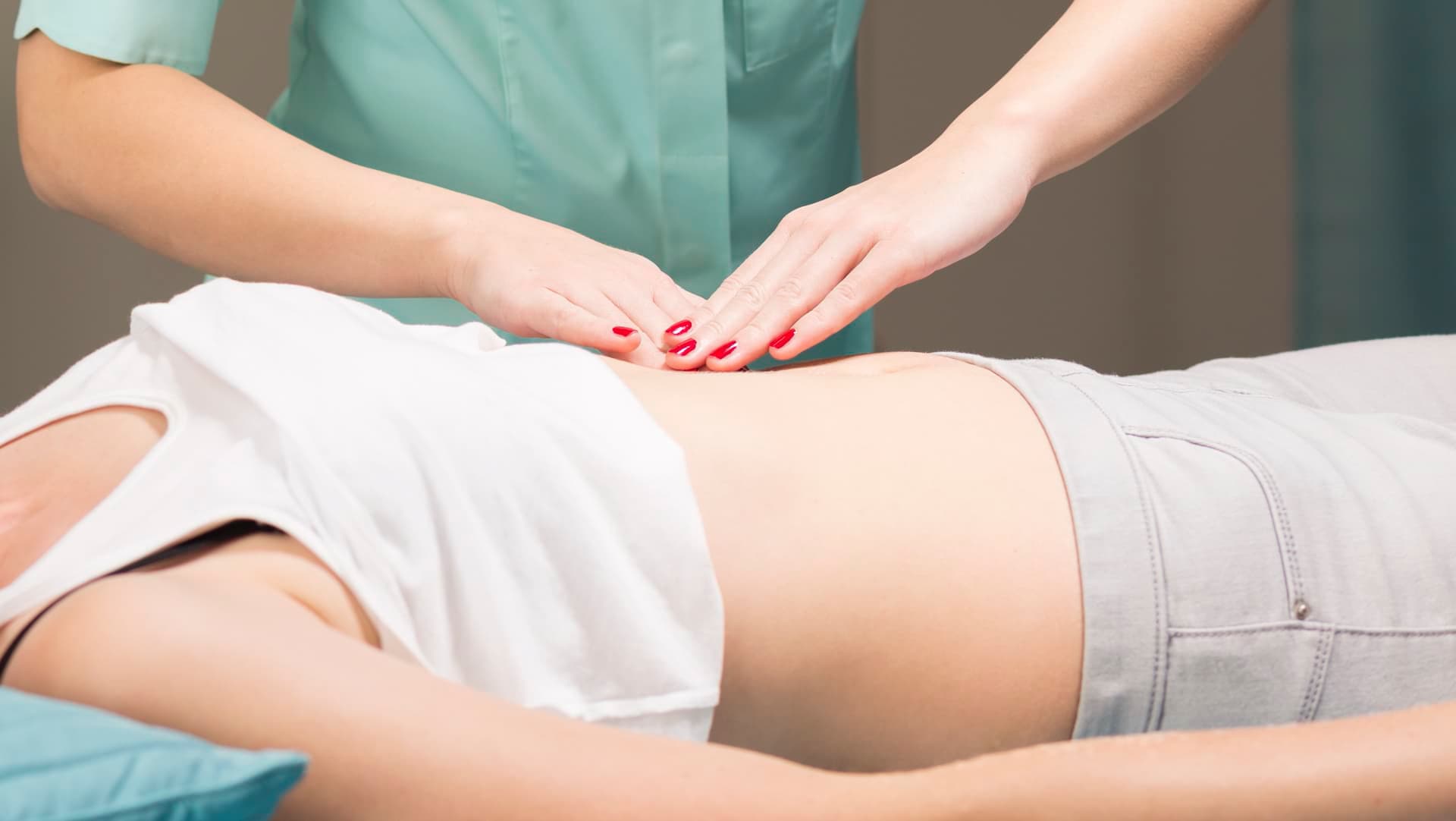
- Dolores abdominales.
- Malformaciones.

HIMENCOLPOSCOPÍA EN NIÑAS Y ADOLESCENTES
El himen es una membrana delgada y frágil de tejido incompleto que se encuentra en el límite respectivo de unión del conducto vaginal y la vulva. El tamaño y forma varía mucho de una mujer a otra. Al nacer, la mayoría de los bebés de sexo femenino no tienen himen, ya que el tejido se divide completamente estando aún en la matriz. En algunas ocasiones esto no sucede, y las niñas nacen con un himen no perforado (himen septado). Se ha demostrado recientemente, contra lo que se creyó durante mucho tiempo, que la mayor parte de las mujeres no tienen ninguna membrana ni ninguna otra estructura anatómica que les produzca dolor ni sangrado durante la primera relación sexual. Antes de la pubertad, los tejidos de la vulva son generalmente muy frágiles y delgados. Cualquier actividad que someta estos tejidos a una gran tensión puede estirar y por tanto lastimar el himen. Así, se da el caso de que muchas jóvenes dañan o dilatan su himen al efectuar actividades físicas como deportes, montar a caballo, insertar o quitar tampones o al masturbarse. Una muchacha puede no ser consciente de que esto ocurre, sobre todo si no hay sangre o dolor durante el evento. En algunas mujeres el himen se rompe en más de una ocasión. Incluso algunos son lo suficientemente elásticos para permitir que la vagina sea penetrada sin que el himen se desgaste. Esto suele ocurrir si la dilatación vaginal se produce gradualmente con los dedos o con otros objetos durante un período extenso de tiempo. Se han dado casos de mujeres embarazadas que llegan a la sala del parto con el himen intacto, por lo que el médico tiene que rasgarlo para facilitar el nacimiento del bebé.
LA HIMENCOLPOSCOPIA
Es el estudio que se realiza con el equipo video colposcópico al himen de las infantes y adolescentes que muchas veces no se detectan al ojo clínico, lo cual permite tener una fotografía, grabación o video de esta imagen, donde se puede apreciar claramente la estructura del himen, que en casos de abusos sexuales permite el registro para ser elevado a las autoridades o en procedimientos médicos legales, así como también compartir la opinión con otros médicos, evitando de esta forma que las niñas y/o adolescentes tengan que someterse a nuevos exámenes que muchas veces atentan contra la recuperación psicológica de las niñas.
TIPO DE HIMEN
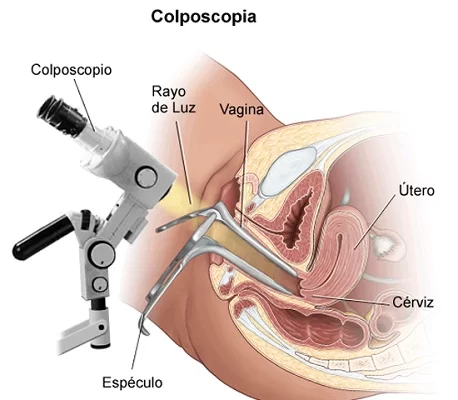
VIDEOCOLPOSCOPÍA: PATOLOGÍA CERVICAL
La Videocolposcopía es un examen preventivo que se realiza mediante un aparato de visualización con aumento llamado colposcopio conectado a un sistema de video que permite amplificar las imágenes obtenidas. Se lo utiliza para el estudio de rutina del tracto genital inferior, esto es la visualización de lesiones del cuello uterino, vagina, vulva y región perineal. Es especialmente importante para la detección de lesiones precancerosas causadas por el papiloma virus (HPV), inclusive en estadios iniciales cuando todavía no hay síntomas de las mismas. Este examen no es doloroso, ni es invasivo, se realiza en 15 a 20 minutos y requiere una mínima preparación, a saber, no mantener relaciones durante el dia previo al examen, no estar menstruando ni utilizando cremas u óvulos vaginales. El Video Colposcopio Digital es un microscopio de campo estereoscópico, con una fuente de iluminación potente, que se emplea para el examen visual del cuello uterino y que junto a la aplicación del ácido acético y el lugol, permiten el diagnostico de células malignas o sospechosas de cáncer de cuello, y que ayudan además a designar el área ideal para la toma de una biopsia en caso de necesidad. Se puede examinar la vulva, la vagina y examinar detenidamente el cuello uterino (la abertura del útero, o matriz), con una cámara adaptada al mismo que permite proyectar la imagen en un monitor o pantalla para que dicho examen sea observado por el examinador y el usuario, de igual manera permite el almacenamiento de las imágenes en forma de video digital para posteriores revisiones y comparaciones. Este examen no es doloroso, no es invasivo es decir el aparato no toca a la paciente, no requiere hospitalización, se realiza en 15 a 20 minutos.
CIRUGÍA GINECOLÓGICA E N NIÑAS Y ADOLESCENTES
Los trastornos del aparato genital femenino que aparecen durante la niñez y la adolescencia son en general poco frecuentes, sobre todo aquellos que tienen una base orgánica. Existe no obstante una gama algo más amplia de alteraciones funcionales que son el motivo principal por el cual asisten a nuestras consultas las niñas y adolescentes.
AFECCIONES QUIRÚRGICAS DE OVARIOS
Los tumores de ovarios se consideran las neoplasias más frecuentes del aparato genital femenino durante las etapas de la niñez y la adolescencia.
EMBARAZO ECTÓPICO
El embarazo ectópico fue la segunda patología en orden de frecuencia por la cual fue necesario intervenir mayor número de pacientes.
CIRUGÍA REALIZADA POR COMPLICACIONES OBSTETRICAS
Según datos de MUCHOS archivos, en los últimos cinco años, aproximadamente el 20% del total de nacimientos son producto de madres adolescentes, agreguemos a esto que más del 15% de las interrupciones voluntarias del embarazo ocurren en estas edades y entonces tendremos una idea concreta de cuál es la situación que debemos enfrentar.
PAOLOGÍAS DEL CUELLO UTERINO
No cabe la menor duda que el aspecto más importante es el relacionado con el inicio de la actividad sexual. Estudios modernos tienden cada vez más a relacionar algunas cepas del H.P.V con la etiología del cáncer cervical (11) sobre todo cuando existen cofactores agravantes y hay que decir por añadidura que la prevalecía del H.P.V. en la adolescencia es muy alta.
FIBROADENOMA DE MAMA
¿Qué es un fibroadenoma?
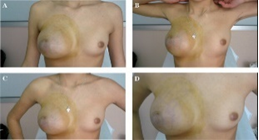
Un fibroadenoma es una lesión benigna de la mama muy frecuente. Cuando son palpables pueden delimitarse bien con la mano y son móviles, dando a veces una sensación escurridiza, como si hubiera una canica bajo la piel. El tamaño oscila desde pocos milímetros a varios centímetros (la mayoría son de 1 a 3 cm). Muchas veces aparecen durante la pubertad, pero son más frecuentes en mujeres de poco más de veinte años. No obstante, este tipo de lesión es posible en mujeres en la etapa de la adolescencia.
Por lo general, los fibroadenomas son indoloros, pero en ocasiones se vuelven sensibles y molestos, normalmente justo antes del periodo menstrual, o si se encuentran en zonas que puedan rozar con el sujetador El fibroadenoma es la patología tumoral más frecuente en la etapa de la adolescencia, generalmente el tumor es descubierto por autoexamen, lo que genera gran ansiedad por temor a cáncer.
HIPERTROFIA DE LABIOS MENORES
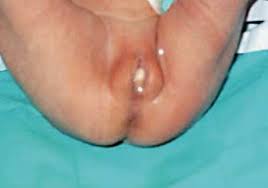
La hipertrofia y asimetría de los labios menores es una anomalía que puede presentarse con cierta frecuencia en niñas y adolescentes jóvenes En nuestro caso hemos observado una posible tendencia familiar pues las madres de las niñas tratadas también han tenido el padecimiento.

HIMEN IMPERFORADO E HIDROHEMATOCOLPOS
Nosotros lo hemos observado en tres pacientes con edades todas inferiores a los 5 días como consecuencia seguramente de la crisis genital que tanto se describe en la recién nacida.
El criterio quirúrgico ha sido siempre la existencia de obstrucción visible y palpable de flujo de salida. Cuando no se ha presentado hidrometrocolpos siempre se ha diferido la intervención.
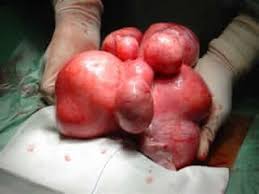
LEIOMIOMA UTERINO
Se diagnostica preferentemente entre los 35 y 54 años, pero es un evento muy raro antes de los 20 años de edad. Comentaremos a continuación el caso de una adolescente de 15 años de edad remitida a nuestra consulta desde un área rural, con motivo de aquejar hipermenorrea y aumento brusco del volumen del vientre con gran sensación de peso. La exploración física reveló una masa abdominal, sólida, algo móvil y dolorosa al tacto y a la movilización, que superaba con facilidad la cicatriz umbilical y de contornos irregulares y consistencia firme.
AGENESIA VAGINAL Y CERVICAL
La agenesia vaginal es una condición poco común, pero no rara que ocurre en un rango de uno por cada 4,000 a 10,000 nacimientos femeninos.
En el país no es frecuente llevar a las niñas al control con el Ginecólogo pediatra, pero es importante saber que existen patologías ginecológicas benignas y malignas en niñas menores de 18 años.
El síndrome de Mayer-Rokitansky-Kuster-Hauser (MRKH) lo encontraremos de forma constante caracterizado por una ausencia completa de útero y vagina, pero en otras, como los estados intersexuales (síndrome de insensibilidad a los andrógenos, hiperplasia suprarrenal congénita y disgenesia gonadal) y las cloacas, podemos encontrar un amplio espectro, desde una ausencia completa a parcial de la vagina.
El síndrome de MRKH se diagnostica a menudo en la adolescencia debido a la ausencia de regla, pero con un desarrollo normal de las características sexuales secundarias y genitales externos normales. Las pacientes con el síndrome de MRKH tipos 1 y 2 carecen del útero y de los 2/3 superiores de la vagina, lo que en algunos casos conlleva a dificultades en las relaciones sexuales. Se puede producir dolor pélvico en aquellas con restos uterinos (cuernos rudimentarios).
Dado que el útero está ausente o no es funcional, las mujeres afectadas no pueden gestar, sin embargo, los ovarios son normales y funcionales. Otras malformaciones asociadas observadas en el síndrome de MRKH tipo 2 incluyen anomalías renales (40% de los casos), anomalías esqueléticas (20-25%), afectaciones auditivas (10%), y, ocasionalmente, defectos cardiacos.
Existen múltiples tejidos que se han usado para la reconstrucción vaginal: colgajos miocutáneos, injertos de piel, peritoneo, amnios, mucosa vesical y materiales sintéticos entre otros. Estos métodos requieren de dilataciones periódicas y uso de moldes dada su tendencia a la estenosis a medio-largo plazo.
Se presentan los principales aspectos de la historia, frecuencia, embriología y genética de la ausencia congénita de vagina proponiendo los siguientes criterios:
- Ausencia congénita de vagina con disgenesia gonadal (XX o XY).
- Ausencia congénita de vagina con gónada normal (síndrome de Rockitansky Kuster Hauser).
- Ausencia congénita de vagina con anomalías de fusión de ductus mulerianos.
- Ausencia congénita de vagina con útero y gónada normal (tabiques, longitudinal transverso).
Grupo I, terapia de suplencia y adopción si la paciente desea.
Grupo II, neo vagina y si desea embarazo madre sustituta.
Grupo III, insirninación intrauterina. Plastia uterina según el caso.
Grupo IV, utilizar la cánula endotraquial para evitar la histerectomía.
CONCLUSIONES
- La cirugía mayor resulta una alternativa válida cuando no se dispone del servicio de cirugía endoscópica, según nuestra experiencia.
- Los quistes funcionales y los teratomas ováricos y el embarazo ectópico resultan las afecciones quirúrgicas más frecuentes en nuestras adolescentes.
- El embarazo ectópico tiene una incidencia creciente en nuestra población adolescente.
- Las relaciones sexuales precoces y el antecedente de abortos fueron los factores más importantes en las adolescentes con patología cervical.
- La infección por HPV tiene una incidencia elevada en nuestras adolescentes con vida sexual activa.
VULVOVAGINITIS EN LA NIÑA
Se denomina asÍ a la inflamación de la vulva y de la vagina. La vulva es la región externa de los genitales y la vagina es el conducto que se inicia en el orificio vaginal llamado introito y que está parcialmente cubierto por el himen.
Diferentes agentes comprometen la vulva, como irritantes, gérmenes o parásitos (oxiuro) los jabones alcalinos como el jabón de tocador son los agentes irritantes más frecuentes.
Los parásitos como el oxiuro, suelen migrar del ano a la vagina, trasladando diferentes microbios hacia la desprotegida vagina infantil, y es que a diferencia de la adulta, la vagina de las niñas no tiene muchos mecanismos de defensa. Por ejemplo la flora de bacilos Doderlein está ausente en la niña prepóber y el pH que es una condición química que protege contra algunas bacterias es neutro.
Las niñas deben realizarse el aseo después de cada deposición, ya que los principales agentes que la afectan son las bacterias del recto.
Una vez que las bacterias ingresan a la vagina, se produce una reacción inflamatoria que se traduce en la presencia de flujo o descenso, que puede ser amarillo, verde o sanguinolento de acuerdo al germen que sea el causante.
Ante la presencia de flujo vaginal, estamos ante un caso de vulvovaginitis.
La vulvovaginitis en la niña prepóber guarda sus propias características, a diferencia de la vulvovaginitis en adolescentes y adultas, por lo que no deben ser manejadas con las ideas con que se manejan a las adultas, siendo los agentes causales más frecuentes las bacterias del recto y las bacterias que provienen de la via respiratoria.
Las primeras medidas deben corregir la técnica de aseo genital, el cual debe realizarse diariamente y con el uso de un jabón neutro, de adelante hacia atrás y cuidando de realizar un buen enjuague y secado de la zona genital.
En algunos casos de vulvovaginitis el médico ordenará un cultivo de secreción vaginal, con el fin de identificar al germen causal, para lo cual la niña debe estar en condiciones adecuadas de higiene y el médico tomará una muestra de la vagina con un hisopo delgado, lo que no causará ningún daño a los genitales de la niña.
Una vez identificado el germen, el médico podrá indicar un medicamento antibiótico y de esta manera se eliminará la enfermedad.
Existen otros procedimientos como la vaginoscopía o el tratamiento con hormonas locales (estrógenos) que solo serán indicados en casos seleccionados.

